

|
|
|
|
|
|
|
|
|
| |
|
| |
|
 |
|
Информация для кардиохирургического пациента Уважаемый пациент, Вам предстоит оперативное вмешательство на сердце. Операции на сердце являются наиболее технологичной и наукоемкой областью медицины. В их выполнении участвует большое количество высококвалифицированных специалистов:
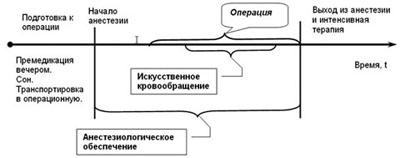
Вам необходимо ознакомиться с настоящей информацией для более ясного понимания сути, деталей предстоящего оперативного лечения и связанных с ним возможных осложнений. Это позволит Вам сотрудничать с врачами и сестрами на протяжении всего периода пребывания в операционной и отделении реанимации. Оперативное лечение состоит из нескольких этапов:
|
||
Подготовка к оперативному лечению – включает в себя обследование, обязательный прием «сердечных» лекарств, назначенных врачами кардиохирургического отделения, беседу с анестезиологом накануне операции, подготовку кишечника и кожных покровов, премедикацию. Лекарства, назначенные лечащим врачом, принимаются регулярно вплоть до утра операционного дня, если нет иных указаний со стороны анестезиолога. Рекомендации курильщикам. Табакокурение является одним из факторов риска развития осложнений со стороны легких во время и после операции. Реальная и значительная польза от прекращения курения наблюдается, если Вы бросили курить не менее, чем за 6-8 недель до операции. В противном случае, Вам рекомендуется в подготовительном предоперационном периоде начать прием отвара грудного сбора и продолжать принимать его вплоть до вечера накануне операции. Уменьшение вероятности развития осложнений отмечено, если пациент прекратил курение за 24 часа до операции. Всем курильщикам, в независимости от частоты курения, содержания никотина и крепости табака, настоятельно рекомендуется прекратить курение за 24 часа до операции. Анестезиологическое обеспечение (наркоз). Анестезия – это такое состояние, которое позволяет хирургу качественно выполнить операцию. Пациент в состоянии анестезии спит, не ощущает боли, полностью расслаблен и не имеет ни каких воспоминаний о событиях во время операции. Для этого врач анестезиолог вводит пациенту определенные лекарства, которые серьезным образом влияют на работу сердца, легких, головного мозга, состояние сосудов, скелетных мышц. Вследствие действия препаратов для анестезии у пациента выключается дыхание, снижается производительность сердца, расслабляются сосуды, снижается артериальное давление и скорость обмена веществ, головной мозг утрачивает контроль над всеми системами органов. В этой ситуации врач анестезиолог берет на себя управление работой сердца и сосудов, обеспечивает протезирование дыхания, контролирует работу всех остальных органов, регулирует обмен веществ. Образно это можно представить как сеанс одновременной игры в шахматы, когда в отсутствие надлежащего контроля со стороны головного мозга каждый орган становится отдельным игроком и совершает свои собственные ходы, на которые анестезиолог должен своевременно и адекватно отвечать, для того, что бы сохранить организм пациента как единое целое. Осуществление этой задачи требует от кардиоанестезиолога выполнения определенных манипуляций, применения сложной высокоточной следящей аппаратуры, введения дополнительных «сердечных» и других препаратов. Так, для слежения за сердечно-сосудистой системой анестезиолог подключает аппарат постоянной регистрации ЭКГ, вводит специальные катетеры в артерии и крупные вены пациента, которые располагаются в грудной клетке, зачастую возникает необходимость вводить специальные устройства непосредственно в полости сердца. Для протезирования дыхания – в дыхательные пути вводится специальная трубка, через которую осуществляется искусственная вентиляция легких. Для слежения за состоянием пищеварительной системы в желудок вводится зонд, для слежения за работой почек в мочевой пузырь вводится катетер. Все манипуляции требуют ювелирного исполнения, поскольку возможные осложнения или ошибки могут оказать прямое влияние на исход операции. Этап искусственного кровообращения. Искусственное кровообращение необходимо для выполнения операций на сердце, поскольку позволяет осуществить полную его остановку на определенное время. В течение этого времени сердце не перекачивает кровь, а легкие не обогащают кровь кислородом. Для выполнения искусственного кровообращения к сердцу и сосудам, сообщающимся с ним, подключают специальный аппарат сердце-легкие, который забирает кровь из вен, прокачивает ее через устройство, где из крови удаляется углекислый газ и она насыщается кислородом, после этого кровь под давлением нагнетается в артерии. Таким образом, аппарат искусственного кровообращения протезирует функцию сердца и легких на том этапе операции, когда сердце должно быть неподвижным. Управление аппаратом искусственного кровообращения осуществляет врач перфузиолог, он же на этом этапе принимает на себя управление функциями органов, обеспечивает защиту сердца от повреждения вследствие остановки. В задачу анестезиолога на этапе искусственного кровообращения входит обеспечение сна, обезболивания и контроль за следящей аппаратурой. Непосредственно операция. Операция начинается после того, как анестезиолог провел все необходимые манипуляции, ввел пациента в состояние анестезии и стабилизировал состояние всех жизненно-важных систем органов. Ход операции выглядит следующим образом – проводится разрез кожи и грудной клетки, при коронарном шунтировании выделяются необходимые сосуды, выполняется доступ к сердцу, налаживается искусственное кровообращение и выполняются манипуляции на сердце, затем, восстанавливается работа сердца, анестезиолог вновь стабилизирует состояние систем органов, после этого выполняется остановка кровотечения, рана закрывается с оставлением трубочек (дренажей) для слежения за ее состоянием. Выход из анестезии и интенсивная терапия в отделении реанимации. После операции пациент в состоянии сна на искусственной вентиляции легких транспортируется в отделение реанимации, где продолжается интенсивное лечение и осуществляется постоянный контроль работы жизненно-важных органов. Как правило, пациент просыпается находясь на искусственной вентиляции, т.е. в дыхательных путях находится трубочка через которую аппарат искусственного дыхания обеспечивает подачу необходимого количества воздушно-кислородной смеси для организма. В этот момент пациент испытывает ряд неприятных ощущений: ему может мешать дыхательная трубка во рту, при этом он временно не сможет разговаривать. Также может мешать сам аппарат искусственного дыхания, который делает за пациента вдох – при ощущении дыхательного дискомфорта не следует напрягаться и бороться с аппаратом, необходимо расслабиться и позволить аппарату свободно делать искусственный вдох, стараясь почувствовать ритм; постепенно можно начинать дышать самостоятельно впромежутках между искусственными вдохами, при этом аппарат не мешает, а наоборот - помогает пациенту. Дискомфорт могут вызывать многочисленные трубочки – желудочный зонд, выходящий через нос, катетер в мочевом пузыре (у пациента может возникать субъективное ощущение желания помочиться), венозные катетеры в области шеи и дренажные трубки, торчащие из грудной клетки. Проснувшись, пациент может общаться с медперсоналом только движением глаз и головы, т.е. отвечая на задаваемые вопросы «да» или «нет», не пытайтесь что либо объяснить или узнать – все необходимое Вам расскажут сразу после того как Вы проснетесь, а все вопросы Вы зададите позже. Нельзя трогать руками ничего из предметов, находящихся вокруг или на Вас, не следует пытаться закусывать зубами дыхательную трубку или ощупывать ее языком – это может вызывать тошноту. Старайтесь совершать минимум движений и не волноваться – любая нагрузка (физическая или эмоциональная) может значительно ухудшить работу Вашего сердца. Бригада в составе врача-реаниматолога и медсестер постоянно контролирует работу Вашего сердца, легких, головного мозга, почек и других органов, проводит необходимое лечение. Как только Ваш организм сможет самостоятельно обеспечивать себя кислородом (это контролирует врач реаниматолог, ориентируясь на результаты анализов и показания приборов) дыхательная трубка будет удалена и Вы начнете дышать самостоятельно, сможете разговаривать. Некоторое время (у всех индивидуально) работу вашего сердца и других органов необходимо поддерживать с помощью специальных лекарств, которые постоянно подаются в организм специальными насосами через системы трубок и катетеров. Для эффективного лечения необходимо выполнять все назначения и рекомендации врача-реаниматолога и требования медицинских сестер. Как только Ваше сердце и весь организм сможет самостоятельно обеспечивать себя, интенсивная терапия и постоянный контроль за жизненно-важными органами прекращаются, лишние катетеры и трубки удаляются из организма. После этого Вы отправляетесь на отделение кардиохирургии для долечивания.
Другую интересующую Вас информацию по режиму питания, активизации, уходу за кожными покровами, полостью рта и т.д. Вы можете получить у врача анестезиолога-реаниматолога.
|
| copyright (c) 2006, Cardiac Surgical ICU at Leningrad Region Hospital,. all right reserved |